Нарушение венозного кровообращения – Нарушение церебрального венозного кровообращения — Неврология
Нарушение венозного кровообращения — ProfMedik Медицинский Портал
В начале XIX столетия дано описание крупных вен мозга и синусов твердой мозговой оболочки. Значительно расширили знания о венозной системе головного мозга А. А. Бобров, А. К. Иванов, И. П. Волошин, Ф. И. Валькер, К. Д. Балясов, С. С. Брюсова, Б. В. Огнев и которым принадлежит заслуга дальнейшей и более детальной разработки вопроса о строении и функции венозных сосудов головного мозга и синусов твердой мозговой оболочки.
Венозная система мозга состоит из поверхностных собирающих кровь из больших полушарий, и глубоких идущих из внутренних отделов мозга. Среди поверхностных вен различают: верхние мозговые вены, впадающие в верхний сагиттальный синус; средние мозговые вены, впадающие в кавернозный или сфенопариетальный, в каменистый, синус; нижние мозговые вены, впадающие в поперечный, каменистый и кавернозный синусы; верхние мозжечковые вены, собирающие кровь с верхней поверхности мозжечка, впадающие в прямой синус и внутреннюю мозговую вену; нижние мозжечковые вены, идущие от нижней поверхности мозжечка и впадающие в поперечный, сигмовидный и нижний каменистый синус. Часто встречающиеся анастомотические Троларда и Лаббе связывают синусы основания и свода.
Базальные Розенталя назад, вверх и, изгибаясь вокруг ножки мозга вместе с задней мозговой артерией, вливаются в Галена или в прямой синус. Они собирают кровь с островка, сильвиевой ямки, базальных узлов perforataeanterior), перекреста зрительных нервов, эпендимы и сосудистого сплетения нижнего бокового желудочка, преоптической области гипоталамуса, гипофиза и субталамической области среднего мозга. Благодаря поперечным анастомозам на основании мозга за базальных вен формируется венозное кольцо, располагающееся над артериями виллизиева круга. Базальные легко подвергаются сдавлению в области ножки мозга.
Вены варолиева моста, сопровождающие основную артерию, соединяются с веной Розенталя, а латеральные к мозжечковым венам. Венозный отток от продолговатого мозга осуществляется сосудами, менее многочисленными, чем бульварные артерии. Он проходит в мозжечковые или в поперечный синус.
Глубокие или внутримозговые головного мозга несут кровь в Галена и далее в прямой синус.
Венозный отток из черепа осуществляется двумя системами:
1) через синусы твердой мозговой оболочки кровь оттекает во внутренние яремные вены, затем в безымянные и в верхнюю полую вену;
2) через эмиссарии кровь поступает в наружные яремные и позвоночного сплетения. Вторая добавочная система имеет значение при прекращении оттока крови через внутренние яремные вены.
Верхний продольный синус по верхнему серповидного отростка и вливается в поперечный синус, собирая кровь от наружной поверхности головного мозга. В верхний продольный синус впадают лобные, прецентральные, постцентральные, затылочные вены, собирающие кровь с конвекситальной и медиальной поверхностей полушария и анастомозирующие со среднемозговой веной, идущей в пещеристый синус.
Нижний продольный синус лежит в нижнем серповидного отростка и доходит до мозжечкового намета, где непосредственно соединяется с прямым синусом. В впадает несколько медиальных вен от полушарий мозга и мозолистого тела.
Поперечный синус проходит в мозжечковом намете в месте прилегания его к затылочной кости. После изменения своего направления в S-образной борозде затылочной кости он называется сигмоидальным синусом. Последний подходит к яремному отверстию и изливает кровь в луковицу внутренней яремной вены. Главными притоками поперечного синуса являются верхний сагиттальный (наружный мозговой сток) и прямой (внутренний мозговой сток) синусы; небольшая часть венозной крови от задних отделов латерально-наружной поверхности мозга через нижние мозговые вливается непосредственно в сигмовидный синус.
Пещеристый (кавернозный) синус расположен по обе стороны турецкого седла, окружает внутреннюю сонную артерию: спереди и сзади связан анастомозами (передний и задний интракавернозные синусы). Разделяется соединительнотканными перегородками на сообщающиеся между собой полости, наполненные венозной кровью, поступающей из вен, в частности вен глазницы, центральной ретинальной вены, сфенопариетального синуса и синуса малых крыльев, вен сильвиевой борозды и нижних мозговых вен и др. Сфенопариетальный синус соединяет пещеристый синус с верхним продольным. В заднелатеральном направлении пещеристый синус сообщается с поперечным синусом через верхний каменистый синус и в ненижнем направлении — с внутренней яремной веной через нижний каменистый синус. Снаружи к пещеристому синусу прилегает отводящий нерв, медиальнее лежит блоковидный и глазодвигательный нервы. Здесь располагается первая ветвь тройничного нерва и отроги гассерова узла. Через кавернозный синус проходит внутренняя сонная артерия с окружающим ее симпатическим сплетением. Оба кавернозных синуса соединяются анастомозами, проходящими спереди и сзади турецкого седла и образующими венозное кольцо (циркулярный синус).
Прямой синус образуется в результате слияния нижнего сагиттального синуса и большой Галена и впадает в поперечный синус. Он собирает кровь преимущественно из внутренних отделов мозга посредством внутренних мозговых вен и вен основания Розенталя. В синусный поперечного синуса, помимо продольных и прямого синусов, вливается затылочный синус. Последний расположен между листками мозжечкового серповидного отростка по краю, прилегающему к кости, и обычно слабо развит. Синусы твердой мозговой оболочки рецепторным аппаратом участвуют в регуляции мозгового кровообращения и внутричерепного давления.
Измерение давления в задней части верхнего продольного синуса показало, что увеличение субарахноидального давления вызывает повышение венозного давления и одновременно прогрессирующее уменьшение крови в верхнем продольном синусе вплоть до полного его прекращения в тот момент, когда субарахноидальное давление делается систолического артериального давления. Венозное давление выравнивается тогда, когда субарахноидальное снижается. Синусы твердой мозговой оболочки имеют анастомозы с диплоическими и экстракраниальными венами.
Анастомозы с наружными венами черепа обеспечивают возможность компенсировать отток крови при затруднении кровотока в каком-либо мозговом синусе.
Бриан изучал синусы твердой мозговой оболочки на 180 церебральных ангиографиях. Автор отметил, что венозный отток при односторонних инъекциях контрастного вещества осуществляется преимущественно через вены, располагающиеся на стороне инъекции, и в меньшей степени через противоположной стороны. В яремную оттекает 2/3 крови от своей стороны. Через внутренние яремные оттекает 78% крови, а 22% церебральной крови выводится через наружные яремные вены. Последний имеет существенное значение в условиях окольного кровообращения при тромбозе вен.
Хотя мозговые не имеют клапанов, венозный отток стабилизируется благодаря следующим факторам: упругости .стенок венозных синусов, большой величине просвета синусов по сравнению с небольшим размером противотоку венозной крови при впадении вен в синусы и особенностям расположения последних (верхний продольный синус впадает под прямым углом в поперечный дистальный отрезок сигмовидного синуса, расположен луковицы яремной и имеет сужение при переходе в нее). Этиологическими факторами нарушения венозного мозгового кровообращения являются различные инфекции (грипп, малярия, тифы, травма и др.).
Симптоматология нарушений венозного кровообращения различна в зависимости от характера патологического процесса, степени нарушения венозного оттока, изменений внутричерепного давления.
Начальное проявление венозной патологии обычно связано с изменением просвета мозговых вен — дистонические венозные расстройства, соответствующие сосудистому церебральному кризу.
Для формы венозного кровообращения (первая степень) характерны следующие симптомы:
1) тупая головная (ощущение тяжести, «голова налита свинцом» и др.), сильнее выраженная в утренние часы, усиление ее при движениях головы в стороны, при перемене атмосферного давления, при смене температуры окружающей среды переходе из теплого помещения в холодное и обратно), после волнения, приема алкоголя, половых актах;
2) наличие или в голове;
3) цианотичность щек, ушей, носа, а также слизистых оболочек полости;
4) отечность нижних особенно конечностей;
5) расширение вен на глазном дне.
Венозное давление колеблется от 55 до 80 мм водяного столба. Артериальное давление обычно в пределах нормальных цифр.
Вторая степень нарушения венозного мозгового кровообращения характеризует состояние, которое, помимо дистонии вен с изменением их просвета, обусловлено периваскулярным отеком, иногда с разрывами стенок небольших венул. Симптоматика характеризуется наличием нерезко выраженных очаговых симптомов, нарушений двигательных, чувствительных, речевых и других функций, иногда непродолжительным помрачением или утратой сознания. Эти венозные кризы имеют обычно благоприятное течение.
Третья степень нарушения венозного мозгового кровообращения обусловлена развитием очагов кровоизлияния в результате разрыва крупных вен при наличии других дисциркуляторных расстройств. В таких случаях инсульт обычно возникает внезапно. Развивается нарушение сознания, выявляются гемиплегии или гемипарез, поражения черепномозговых нервов, нарушения чувствительности. На глазном дне иногда обнаруживаются венозные аневризмы, гематомы и др. Патологию венозного кровообращения изучали Л. О. Даркшевич, Б. И. Шарапов, А. И. Златоверов, С. Н. Дави- денков, Гордон и Боалье.
H. К. Боголепов выделяет четыре варианта церебральной венозной патологии.
- Синдром венозной церебральной гипертензии в стадии компенсации. Отмечаются головная боль, особенно по утрам, шум и тяжесть в голове, цианоз носа, ушей, Иногда наблюдаются обмороки. На глазном дне — расширение вен.
- Синдром субкомпенсации недостаточности венозного кровообращения, проявляющийся в кризах с преходящим гемипарезом, гемигипестезией, нерезким нарушением функций черепномозговых нервов.
- Синдром декомпенсации недостаточности венозного кровообращения, когда развивается венозный инсульт, появляется гемиплегия, гемианестезия, афазия. Отмечаются аневризмы вен и кровоизлияние на глазном дне.
- Синдром поражения синусов.
Приводим дифференциально-диагностические признаки нарушений венозного и артериального кровообращения.
При закупорке (тромбозе) вен или синусов твердой мозговой оболочки вследствие затруднения венозного оттока возникает венозный застой в головном мозгу. Развитию венозного застоя в мозгу способствует недостаточность сердечной деятельности и патология со стороны легких. Нарушение венозного оттока приводит к повышению внутричерепного давления, развитию гипоксии. В мелких венах развивается крови. Нарушается целость стенок вены, изменяется их просвет, иногда может произойти разрыв венозных сосудов. Раздражение рецепторов, находящихся в стенке венозных сосудов, и интерорецепторов оболочек головного мозга при повышении давления в венозной системе головного мозга обусловливает появление головных болей и возникновение рефлекторным путем сосудистых расстройств, вызывающих обморочные состояния. При тромбозе глубоких вен возникают мозговые петехиальные кровоизлияния. Венозный застой и аноксии при тромбозе глубоких вен обусловливали возникновение очагов геморрагического размягчения мозговой ткани. Клиническая картина менялась в зависимости от локализации и степени поражения мозговой ткани. На глазном дне выявлялись и застойные соски зрительных нервов. На секции обнаруживались множественные петехии около расширенных капилляров. Причиной петехий, по-видимому, являлось блокирование Кора в основном не поражена.
Тромбофлебиты мозговых вен и мелких вен оболочек могут возникать у страдающих тромбофлебитом вен конечностей или таза. Воспаление обычно возникает в пиальных венах, сопровождается стазами, расширением периваскулярных пространств и отеком, эритродиапедезными кровоизлияниями. Мелкоочаговые некрозы в головного мозга сочетаются с множественными мелкими кровоизлияниями. В результате расстройства венозного кровообращения и отека происходит нарушение питания нервных клеток и идущих от них волокон.
При флебите мозговых вен температура бывает субфебриальной с периодическими подъемами до 38—39°. Больные жалуются на головную боль, тошноту, бывает рвота. Оглушенность может резко выражена, иногда развивается сопорозное состояние. Возможны эпилептические припадки, явления пареза. Локальные эпилептические припадки, заканчивающиеся гемиплегией, могут возникнуть при тромбофлебите вен Троларда и центральной вены. На глазном дне обнаруживается и расширение В крови лейкоцитоз. В спинномозговой жидкости небольшой цитоз, увеличение белка и положительные белковые реакции, иногда примесь эритроцитов. Характерно усиление головных болей, когда больной находится в горизонтальном положении, иногда преходящие отеки и синюшность под глазами, шум в голове. Н. К. Боголепов наблюдал 6 больных, страдавших хроническим тромбофлебитом конечностей, у которых во время вспышки процесса появлялись в области лба и затылка, расстройства чувствительности, парезы, возбуждение или сонливость, повышение температуры, учащение пульса, вегетативные расстройства, преходящие отеки около глаз. Течение затяжное с периодическими обострениями. Своевременно начатое и энергично проводимое лечение способствовало благоприятному исходу и восстановлению нарушенных функций.
Тромбоз синусов твердой мозговой оболочки обычно развивается при проникновении в них инфекции из близлежащего очага по мозговым и диплоическим венам (из костей черепа). В верхний сагиттальный синус инфекция проникает при фурункулах или карбункулах волосистой части головы и лица, при и т. п. или при гнойном остеомиелите костей черепа. Инфекция может попасть и прямым путем через венозные выпускники из вен наружных покровов головы. При гнойном остром и хроническом отите инфекция проникает в синусы через сосуды внутреннего слухового прохода. Мастоидит с гнойным тромбозом развивается в близко расположенных поперечном (колено или вертикальном отделе) и каменистом синусах, в кавернозном синусе или луковице яремной вены. При карбункулах лица, особенно на верхней губе, инфекция попадает по лицевой, угловой и верхней глазничной венам в пещеристую пазуху. При гнойных заболеваниях глазницы инфекция, проникая по анастомозам глазничной вены, вызывает тромбоз кавернозного синуса. При гнойных процессах в придаточных полостях инфекция переходит в пещеристую пазуху. Кроме того, флебиты и тромбозы синусов твердой мозговой оболочки могут возникать гематогенно при тромбофлебите вен конечностей и при септических процессах. Тромбофлебит синусов мозга иногда сопровождается тромбофлебитом ретинальных гнойным менингитом, абсцессами мозга и др.
Марантический тромбоз синусов наблюдается при хронических инфекциях (туберкулез), злокачественных опухолях и других заболеваниях, протекающих с кахексией, у истощенных больных и в старческом возрасте. В патогенезе имеют значение нарушения коагулирующих свойств крови, падение сердечной деятельности, замедление крови, понижение сопротивляемости организма, наличие инфекции, пролежни и др. Играет нервнотрофический фактор (нарушение трофики эндотелия, стенки вен), способствующий образованию тромбов. При марантическом тромбозе поражается верхний сагиттальный или прямой синус, мелкие корковые вены. Симптоматика тромбоза синусов: субфебрильная или иногда очень высокая стабильная колеблющаяся температура, головная боль, рвота. Лейкоцитоз в крови, повышение давления спинномозговой жидкости. При тромбозе синусов конвекситальной поверхности диминируют общемозговые симптомы. При тромбозе синусов основания мозга наблюдается поражение черепномозговых нервов.
При синус-тромбозе развивается сонливость, иногда, наоборот, двигательное беспокойство, бессонница, бред, эпилептиформные припадки. Бывают выражены ригидность затылочных мышц, симптом Кернига, гиперестезия к зрительным, слуховым и кожным раздражениям, иногда тризм. Очаговые симптомы поражения головного мозга соответствуют поражению синуса. Отмечается отечность и иногда цианоз или в области сосцевидного отростка. На глазном дне — расширение отек сосков зрительных нервов. Иногда застойные соски тромбозе верхнего сагиттального синуса). Спинномозговая жидкость бывает прозрачной или ксантохромной, иногда с примесью эритроцитов полном тромбозе синуса и кровоизлиянии), отмечается умеренный плеоцитоз. Септические тромбозы синусов твердой мозговой оболочки проявляются ознобом, высокой ремиттирующей температурой.
При тромбозе верхнего сагиттального синуса возникают эпилептические джексоновского припадки, геми- и параплегии или парез. В результате воспаления вен и периваскулярного отека происходит затруднение венозного оттока из вен конвекситальной поверхности мозга, что способствует развитию очагов размягчения в конвекситальной и медиальной поверхностей головного мозга. Нередко поражаются передняя и задняя центральные извилины.
Тромбоз поперечного синуса встречается при отогенном сепсисе. Тесный контакт поперечного синуса с височной костью обусловливает развитие тромбоза синуса при гнойном отите, мастоидите, остеомиелите височной кости, эпидурите или дуральном абсцессе в области пирамиды височной кости. Иногда тромбозу поперечного синуса предшествует тромбоз нижней или верхней каменистой пазухи. Симптомы тромбоза поперечного или S-образного синуса: головная боль, рвота, брадикардия, иногда двоение в глазах, септическая температура, озноб, оглушенность, переходящие в сопорозное и коматозное состояние, иногда и возбуждение; при давлении и перкуссии, припухлость (отек) в области сосцевидного отростка, болезненность при жевании, глотании и повороте головы в здоровую сторону, иногда противоболевая установка головы с наклоном в больную сторону; менингеальные явления; повышение лейкоцитоза в крови. На глазном дне иногда обнаруживаются застойные явления — расширение вен и сосков зрительных нервов (больше на стороне тромбоза). В процесс может вовлекаться яремная (отток крови через внутреннюю яремную вену). Возникает ткани, окружающей вену, и появляются симптомы поражения языкоглоточного, блуждающего, добавочного и подъязычного нервов. При тромбозе яремной обнаруживается меньшее наполнение яремной на больной стороне, обнаруживаемое при пальпации. При сдавлении яремных вен (во время спинномозговой пункции) на больной стороне не возникает венозной гиперемии, как на здоровой, изменяется давление спинномозговой жидкости. Осложнения: тромбоз других синусов, мозга с явлениями гидроцефалии, нарушение венозного кровообращения в передней и задней центральных венах.
Тромбоз кавернозного синуса возникает преимущественно при гнойных процессах в придаточных полостях носа, глазнице, при карбункулах или фурункулах носа, верхней губы, при гнойных процессах в полости Тромбоз кавернозного синуса может развиваться при распространении септического тромбоза поперечного синуса при гнойном отите или мастоидите.
Н. И. Пирогов в «Началах общей военно-полевой хирургии» впервые описал при тромбозе кавернозного синуса клетчатки резкое выпячивание глаза, цианоз в области глазницы. При тромбозе кавернозного синуса, расположенного сбоку от турецкого седла, вовлекаются в процесс проходящие здесь глазодвигательный и блоковидный (в верхней части синуса), верхняя ветвь тройничного нерва (в наружной части синуса), внутренняя сонная артерия с периартериальным симпатическим сплетением, отводящий в заднем отделе; с наружной стенкой его соприкасается гассеров узел. В результате тесного соединения между собой обоих кавернозных синусов межкавернозной пазухой, идущей спереди и сзади придатка мозга, образуется круговой синус. Это обусловливает распространение инфекции на противоположную сторону.
Симптоматика тромбоза кавернозного синуса: экзофтальм, век, глазниц, корня носа, венозная гиперемия под глазницей лбу, расширение вен на глазном дне (застойные явления), и гиперестезия в области иннервации верхней ветви тройничного нерва, хемоз конъюнктивы, офтальмоплегия — парез или паралич глазодвигательных нервов (III, IV, оглушенность, бред, состояние, переходящее в кому, иногда нарушения обмена и эндокринных функций (в венозном кольце, образуемом кавернозными синусами, находится придаток мозга).
Осложнения: тромбоз других венозных синусов твердой мозговой оболочки, гнойный менингит, метастатические абсцессы в легких, септическая пневмония. В спинномозговой жидкости часто гемолитический плазмо- коагулирующий стафилококк, дипло- и стрептококк или другие бактерии. Нередко тромбоз возникает в нескольких синусах и в яремной вене.
Лечение при нарушениях венозного кровообращения должно направлено на устранение причин, обусловливающих эти нарушения в головном мозгу (инфекция п.) и способствующих венозному застою. Необходимо проводить лечение антибиотиками и антикоагулянтами (гепарин, дикумарин или пелентан). Для улучшения сердечной деятельности назначают кордиамин, кардиазол, коразол, при повышении внутричерепного давления — внутримышечно инъекции сернокислой магнезии.
profmedik.ru
Нарушения венозного кровообращения головного мозга
Болезни сосудов могут возникать в любом возрасте: инсульты случаются и у двадцатилетних, и шестидесятилетних людей вне зависимости от пола, социального положения и характера трудовой деятельности. Чаще всего болезни сосудов зависят от генетики.
 Никто не застрахован от инсульта – они случаются в любом возрасте с самыми разными людьми, заботящимися о своем здоровье и не подозревающими о своих проблемах с венозным кровообращением.
Никто не застрахован от инсульта – они случаются в любом возрасте с самыми разными людьми, заботящимися о своем здоровье и не подозревающими о своих проблемах с венозным кровообращением.Нарушение венозного кровообращения головного мозга может быть вызвано целым рядом самых разнообразных причин, а различная симптоматика позволяет определить характер заболевания и методы его лечения. Существуют хронические и острые нарушения. К первым относится венозный застой и энцефалопатию, ко вторым – тромбозы, тромбофлебиты и венозные кровоизлияния, которые являются самыми опасными и могут привести к летальному исходу за короткий промежуток времени.
Причины возникновения расстройств кровообращения
Для развития патологии не требуется особенного сочетания различных факторов и повышенных рисков, любая из нижеперечисленных причин может привести к нарушению венозного кровообращения головы:
- Наиболее частая и потому известная причина развития расстройств кровообращение – это резкий подъем артериального давления, который может привести к разрыву сосудов или возникновению тромбов, или внутримозговой гематомы. Опасно это тем, что при стечении обстоятельств может привести к летальному исходу в короткий срок, особенно если патология не была вовремя замечена и человек не обратился к врачу.
- Болезни органов дыхания, сердечно-сосудистая или сердечно-легочная недостаточность могут стать главной причиной возникновения расстройства кровообращения в сосудах головного мозга.
- Опухоли, возникшие в области шеи, а также аневризм артерий и струма так же имеют огромное влияние на сосуды головного мозга. Данные причины имеют наследственный характер, поэтому если в семье есть люди, страдающие аневризмом, необходимо принять меры профилактики.
- Травмы, ведущие за собой сдавливание внечерепных вен, тромбозы синусов и вен мозговой оболочки почти всегда влекут за собой нарушение работы сосудов, особенно если в течение долгого времени после их получения человек не обращался за врачебной помощью.
- Более редкая причина возникновения нарушений в кровообращении сосудов мозга – это разрыв аневризмы.
Возникновение расстройства влечет за собой
golovy.net
виды, причины, симптомы и лечение
Нарушение кровообращения — изменение, формирующееся вследствие изменения объёма и свойств крови в сосудах или от кровоизлияния. Болезнь имеет общий и местный характер. Развивается недуг от ишемии, эмболии, тромбоза и кровотечения. Отмечаться нарушенное кровообращение может в любой части человеческого организма, поэтому причин появления недуга достаточно много.
Этиология
Причины нарушения кровообращения очень похожи по своим проявлениям на ишемический недуг сердца. Зачастую провоцирующим фактором является отложение жировых компонентов в стенках сосудов. При большом скоплении этих жиров отмечается нарушение тока крови по сосудам. Этот процесс приводит к закупориванию отверстия артерий, появлению аневризм, а иногда и к разрыву стенок.
Условно доктора разделяют все причины, нарушающие кровообращение, по таким группам:
- компрессионные;
- травматические;
- вазоспастические;
- основанные на опухолях;
- окклюзионные.
Чаще всего патология диагностируется у людей с гипертонией, диабетом, почечной недостаточностью и иными недугами. Также нарушения в кровообращения нередко проявляются от проникающих травм, сосудистых нарушений, аневризм и феномена Рейно.
Изучая заболевание, доктор должен определить в каком именно месте локализуется нарушение. Если нарушение кровообращения вызвано в конечностях, то, скорее всего, причинами послужили такие показатели:
- повреждение артерий;
- холестериновые бляшки;
- тромбы;
- спазмы артерий.
Часто провоцируется недуг характерными болезнями:
Нарушение кровообращения нижних конечностей прогрессирует при влиянии определённых факторов – никотин, спиртные напитки, лишний вес, пожилой возраст, стрессы, диабет, генетика, сбой в липидном обмене. Причины плохой транспортировки крови по ногам имеют общие характеристики. Развивается недуг так же, как и в остальных местах, от повреждения структуры артерий, уменьшения просвета сосудов из-за появления бляшек, воспалительного процесса стенок артерий и от спазмов.
Этиология нарушения мозгового кровообращения кроется в развитии атеросклероза и гипертонии. Резкое повышение давления влияет на структуру артерий и может спровоцировать разрыв, что приводит к внутримозговой гематоме. Также способствовать развитию недуга могут механические повреждения черепа, остеохондроз шейного отдела позвоночника, сколиоз.
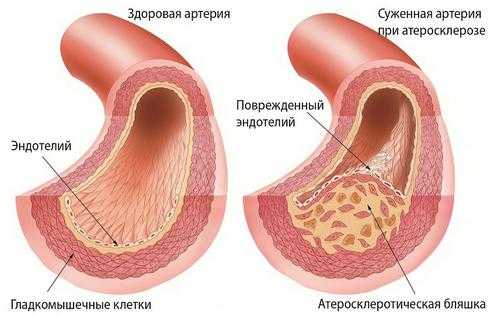
Атеросклероз — возможная причина нарушения мозгового кровообращения
Провоцирующими факторами нарушения мозгового кровообращения служат ещё такие факторы:
- постоянная усталость;
- стрессы;
- физические напряжения;
- сахарный диабет;
- применение контрацептивов;
- лишний вес;
- употребление никотина и спиртных напитков.
Многие недуги проявляются у девушек при беременности, когда организм существенно изменяется, нарушается гормональный фон и органам нужно перестраиваться на новую работу. В этот период у женщин можно обнаружить нарушение маточно-плацентарного кровообращения. Процесс развивается на фоне уменьшения обменной, эндокринной, транспортной, защитной и иных функций плаценты. Из-за этой патологии развивается плацентарная недостаточность, что способствует нарушенному обменному процессу между органами матери и плодом.
Классификация
Чтобы докторам было проще определять этиологию недуга, они вывели такие типы общих острых нарушений кровообращения в сердечно-сосудистой системе:
- диссеминированное внутрисосудистое свёртывание крови;
- шоковое состояние;
- артериальное полнокровие;
- сгущение крови;
- венозное полнокровие;
- острое малокровие или хроническая форма патологии.
Местные же нарушения венозного кровообращения проявляются в таких типах:
- тромбоз;
- ишемия;
- инфаркт;
- эмболия;
- стаз крови;
- венозное полнокровие;
- полнокровие в артериях;
- кровотечения и кровоизлияния.
Также докторами представлена общая классификация болезни:
- острое нарушение – проявляется резко в двух типах – геморрагический или ишемический инсульт;
- хроническое – формируется постепенно от острых приступов, проявляется в быстрой утомительности, головных болях, кружении головы;
- преходящее нарушение мозгового кровообращения – характеризуется онемением частей лица или тела, приступами эпилепсии, может проявляться нарушение речевого аппарата, слабость в конечностях, болевой синдром, тошнота.
Симптоматика
К общей симптоматике заболевания относятся болевые приступы, изменение оттенка пальцев, появление язв, цианоз, набухание сосудов и области возле них, усталость, обмороки и многое другое. Каждый человек, который хоть раз сталкивался с такими проблемами неоднократно жаловался доктору на такие проявления.
Если же разбирать недуг по месту расположению очага поражения и его симптоматике, то нарушения мозгового кровообращения на первой стадии никак себя не проявляют. Признаки не будут беспокоить больного до тех пор, пока не произойдёт сильное кровоснабжение мозга. Также у пациента начинают проявляться такие симптомы нарушения кровообращения:
- болевой синдром;
- нарушение координации и зрительной функции;
- шум в голове;
- снижение уровня работоспособности;
- бессонница;
- нарушение качества работы запоминающей функции мозга;
- онемение лица и конечностей;
- сбой в речевом аппарате.

Симптомы нарушения мозгового кровообращения
Если же нарушение кровообращения в ногах и руках, то у больного появляется сильная хромота с болевым синдромом, а также потеря чувствительности. Температура конечностей зачастую немного снижена. Человека может беспокоить постоянное чувство тяжести, слабость и судороги.
Диагностика
В медицинской практике используется много техник и методик для определения причины нарушения периферического кровообращения (ПНМК). Доктора назначают больному инструментальное обследование:
- УЗ дуплексное исследование сосудов;
- селективная контрастная флебография;
- сцинтиграфия;
- томография.
Для установления факторов, провоцирующих нарушение кровообращения нижних конечностей, доктор проводит обследование на наличие сосудистых патологий, а также узнаёт все признаки, наличие иных патологий, общее состояние, аллергии и т. д. для составления анамнеза. Для точной постановки диагноза назначаются исследования лабораторными методами:
- анализ крови общий и на сахар;
- коагулограмма;
- липидограмма.
В обследовании пациента ещё обязательно нужно выявить функциональность сердца. Для этого больному проводится обследование при помощи электрокардиограммы, эхокардиографии, фонокардиографии.
Чтобы максимально точно определить функциональность сердечно-сосудистой системы больному проводятся обследования с физической нагрузкой, с задержкой дыхания и с ортостатическими пробами.
Лечение
Симптомы и лечение кровообращения взаимосвязаны между собой. Пока доктор не выявит к какому именно недугу относятся все признаки, назначать терапию нельзя.
Лучший результат лечения будет у того больного, у которого патология была диагностирована на начальных стадиях и вовремя начата терапия. В устранении недуга доктора прибегают как к медикаментозным методам, так и к оперативным. Если же болезнь обнаружена на начальной стадии, то вылечиться можно обычным пересмотром способа жизни, сбалансированием питания и занятием спортом.
Лечение нарушенного кровообращения назначается больному по такой схеме:
- устранение первопричины;
- повышение сократительной способности миокарда;
- регулировка внутрисердечной гемодинамики;
- улучшение сердечной работы;
- оксигенотерапия.

Оксигенотерапия
Методы терапии назначаются исключительно после того, как выявлен источник развития патологии. Если проявилось нарушение кровообращения нижних конечностей, то больному нужно использовать медикаментозную терапию. Доктор назначает препараты для улучшения тонуса сосудов и структуры капилляров. Справиться с такими целями могут такие лекарства:
- венотоники;
- флеботропные;
- лимфотоники;
- ангиопротекторы;
- гомеопатические таблетки.
В целях дополнительной терапии медики назначают антикоагулянты и противовоспалительные нестероидные препараты, а также используется гирудотерапия.
В случае необходимости, больному оказывается оперативная помощь – ангиопластика или открытая хирургия. Ангиопластика проводится при помощи нескольких проколов в паху, в артерию вводится небольшой катетер с баллоном. Когда трубка доходит до места закупорки специальный баллон расширяется, что увеличивает просвет в самой артерии и кровоток восстанавливается. На повреждённое место устанавливается специальный стент, который является профилактической мерой к рецидиву сужения. Такую же процедуру можно проводить и при поражении остальных частей тела.
Профилактика
Дабы не спровоцировать нарушение спинального кровообращения или закупорку сосудов в любой иной части тела, доктора рекомендуют соблюдать простые профилактические правила:
- для людей с сидячей работой желательно регулярно заниматься лёгкими физическими нагрузками. Спорт в жизни человека должен быть не только вечером, но и в течение дня. Людям с сидячим способом жизни нужно каждые несколько часов отвлекаться от работы и делать несколько упражнений для улучшения кровообращения по всему телу. Благодаря таким мерам улучшается и работа головного мозга;
- важно поддерживать нормальную весовую категория для мужчин и женщин. Для этого нужно скорректировать питание, добавлять в рацион свежие овощи, фрукты, рыбу, молочную продукцию. Лучше исключить из меню копчёности, жирную пищу, дрожжевые изделия, излишнее количество сладостей;
- курение и спиртные напитки противопоказаны;
- применение лекарств беременными, для улучшения кровообращения плаценты.
Также предотвратить недуг можно бережным отношением к сердечно-сосудистой системе, терапией инфекционных болезней и иных патологий.
simptomer.ru
артериальная и венозная гиперемии, стаз. Их этиология, механизмы возникновения, основные проявления, последствия для организма.
Кровообращение на участке периферического сосудистого русла (мелкие артерии, артериолы, метартериолы, капилляры, посткапиллярные венулы, артериоловенулярные анастомозы, венулы и мелкие вены), кроме движения крови, обеспечивает обмен воды, электролитов, газов, необходимых питательных веществ и метаболитов по системе кровь — ткань — кровь. Механизмы регуляции регионарного кровообращения включают, с одной стороны, влияние сосудосуживающей и сосудорасширяющей иннервации, с другой — воздействие на сосудистую стенку неспецифических метаболитов, неорганических ионов, местных биологически активных веществ и гормонов, приносимых с кровью. В органе или тканях в ответ на функциональные и структурные изменения в них могут возникать местные нарушения кровообращения. Наиболее часто встречающиеся формы местного нарушения кровообращения: артериальная и венозная гиперемия, ишемия, стаз, тромбоз, эмболия.
Артериальная гиперемия — это увеличение кровенаполнения органа в результате избыточного поступления крови по артериальным сосудам. Ее характеризуют ряд функциональных изменений и клинические признаки: разлитая краснота, расширение мелких артерий, артериол, вен и капилляров, пульсация мелких артерий и капилляров, увеличение числа функционирующих сосудов, местное повышение температуры, увеличение объема гиперемированного участка, повышение тургора ткани, увеличение давления в артериолах, капиллярах и венах, ускорение кровотока, повышение обмена и усиление функции органа. Причинами артериальной гиперемии могут быть: влияния различных факторов внешней среды, включая биологические, физические, химические; увеличение нагрузки на орган или участок ткани, а также психогенные воздействия. Поскольку часть этих агентов представляет собой обычные физиологические раздражители (увеличение нагрузки на орган, психогенные воздействия), артериальную гиперемию, возникающую под их действием, следует считать физиологической. Основной разновидностью физиологической артериальной гиперемии является рабочая, или функциональная, а также реактивная гиперемия. Рабочая гиперемия— это увеличение кровотока в органе, сопровождающее усиление функции его (гиперемия поджелудочной железы во время пищеварения, скелетной мышцы во время ее сокращения, увеличение коронарного кровотока при усилении работы сердца, прилив крови к головному мозгу при психической нагрузке). Реактивная гиперемия представляет собой увеличение кровотока после его кратковременного ограничения. Развивается обычно в почках, головном мозге, коже, кишках, мышцах. Максимум реакции наблюдается через несколько секунд после возобновления перфузии. Патологическая артериальная гиперемия развивается под действием необычных (патологических) раздражителей (химические вещества, токсины, продукты нарушенного обмена, образующиеся при воспалений, ожоге; лихорадка, механические факторы). В отдельных случаях условием возникновения патологической артериальной гиперемии является повышение чувствительности сосудов к раздражителям, что наблюдается, например, при аллергии. Инфекционная сыпь, покраснение лица при многих инфекционных заболеваниях (корь, сыпной тиф, скарлатина), вазомоторные расстройства при системной красной волчанке, покраснение кожи конечности при повреждении определенных нервных сплетений, покраснение половины лица при невралгии, связанной с раздражением тройничного нерва, и т. п., являются клиническими примерами патологической артериальной гиперемии. В зависимости от фактора, вызывающего патологическую артериальную гиперемию, можно говорить о воспалительной, тепловой гиперемии, ультрафиолетовой эритеме и т. д. По патогенезу различают два вида артериальной гиперемии — нейрогенную (нейротонического и нейропаралитического типа) и обусловленную действием местных химических (метаболических) факторов. Нейрогенная артериальная гиперемия нейротонического типа может возникать рефлекторно в связи с раздражением экстеро- и интерорецепторов, а также при раздражении сосудорасширяющих нервов и центров. В качестве раздражителей могут выступать психические, механические, температурные (тепло), химические (скипидар, горчичное масло и др.) и биологические агенты. Типичным примером нейрогенной артериальной гиперемии является покраснение лица и шеи при патологических процессах во внутренних органах (яичниках, сердце, печени, легких). Артериальная гиперемия, обусловленная холинэргическим механизмом (влияние ацетилхолина), возможна и в других органах и тканях (язык, наружные половые органы и т. д.), сосуды которых иннервируются парасимпатическими нервными волокнами. При отсутствии парасимпатической иннервации развитие артериальной гиперемии обусловлено симпатической (холинэргической, гистаминэргической и (β-адренэргической) системой, представленной на периферии соответствующими волокнами, медиаторами и рецепторами (Н2-рецепторы для гистамина, β-адренорецепторы для норадреналина, мускариновые рецепторы для ацетилхолина). Симпатические холинэргические нервы расширяют мелкие артерии и артериолы скелетных мышц, мышц лица, слизистой оболочки щек, кишок. Их медиатором также является ацетилхолин. Допускают, что в части случаев гиперемия является результатом образования в нервных окончаниях или в иннервируемой ткани простагландинов. Простагландины Е и А (ПГЕ, ПГА) оказывают сосудорасширяющее действие на артериолы, метартериолы, прекапилляры и венулы. Из мышечной стенки сосудов выделен простагландин I2 (ПП, — простациклин), который, кроме расслабляющего действия на артерии различного диаметра, оказывает мощное антиагрегирующее влияние на тромбоциты. Представление о существовании артериальной гиперемии (физиологической и патологической), обусловленной местными метаболическими (химическими) факторами, основывается на том, что ряд метаболитов вызывают расширение сосудов, действуя непосредственно на неисчерченные мышечные элементы их стенки, независимо от иннервационных влияний. Это подтверждается также тем, что полная денервация не предотвращает развития ни рабочей, ни реактивной, ни воспалительной артериальной гиперемии. Расширение сосудов вызывают: снижение в крови и в тканях стенки сосудов РО2, повышение Рсо2, избыток неспецифических метаболитов и неорганических ионов (молочная кислота, органические кислоты цикла Кребса, АТФ, АДФ, аденозин, ионы калия), местных биологически активных веществ (брадикинин, гистамин, ПГЕ, ПГА, ПГ12, немедиаторный ацетилхолин, у-аминомасляная кислота) и гормонов, приносимых в органы кровью (атрианатрийуретический гормон). Вклад каждого из приведенных факторов в развитие артериальной гиперемии различного генеза неодинаков. В возникновении реактивной и рабочей артериальной гиперемии, а также при гипоксии особое значение, по-видимому, имеет аденозин, образующийся вследствие действия на АМФ экто-5′-нуклеотидазы. Источником аденозина служат гладкомышечные и эндотелиальные клетки сосудов, клетки паренхимы органа, из которых его определенная часть попадает во внеклеточное пространство, вызывая дилатацию сосудов. Аденозиндезаминаза обеспечивает разрушение аденозина. Тем самым поддерживается баланс аденозина внутри и внеклеточно. Важная роль в увеличении кровотока при местных сосудистых реакциях отводится изменению рН тканевой среды — сдвиг реакции среды в сторону ацидоза способствует расширению сосудов благодаря повышению чувствительности к аденозину гладкомышечных клеток, а также уменьшению степени насыщения гемоглобина кислородом. В патологических условиях (ожог, травма, воспаление, действие ультрафиолетовых лучей, ионизирующей радиации и т. д.) наряду с аденозином существенное значение приобретают и другие метаболические факторы. Механизм их сосудорасширяющего действия полностью еще не изучен. Предполагают, что гипотоническое действие различных продуктов метаболизма основывается на снижении реактивности мышечного слоя сосудистой стенки к растягивающему влиянию, которое оказывает давление крови. В его основе может лежать блокирование кальциевого входа вследствие закрытия определенной части кальциевых каналов в мембране, управляемых альфа — рецепторами. Исход артериальной гиперемии может быть различным. В большинстве случаев артериальная гиперемия сопровождается усилением обмена веществ и функции органа, что является приспособительной реакцией. Однако возможны и неблагоприятные последствия. При атеросклерозе, например, резкое расширение сосуда может сопровождаться разрывом его стенки и кровоизлиянием в ткань. Особенно опасны подобные явления в головном мозге. Венозная гиперемия развивается вследствие увеличения кровенаполнения органа или участка ткани в результате затрудненного оттока крови по венам. Причины ее развития: закупорка вен тромбом или эмболом, сдавление опухолью, рубцом, увеличенной маткой. Тонкостенные вены могут сдавливаться также в участках резкого повышения тканевого и гидростатического давления (в очаге воспаления, в почках при гидронефрозе). В отдельных случаях предрасполагающим моментом венозной гиперемии является конституциональная слабость эластического аппарата вен, недостаточное развитие и пониженный тонус гладкомышечных элементов их стенок. Вены, как и артерии, хотя и в меньшей степени, представляют собой богатые рефлексогенные зоны, что позволяет предполагать возможность нервно-рефлекторной природы венозной гиперемии. Морфологической основой вазомоторной функции вен является нервно-мышечный аппарат, включающий гладкомышечные элементы и эффекторные нервные окончания. Венозная гиперемия развивается также при ослаблении функции правого желудочка сердца, уменьшении присасывающего действия грудной клетки (экссудативный плеврит, гемоторакс), затруднении кровотока в малом круге кровообращения (пневмосклероз, эмфизема легких, ослабление функции левого желудочка). Клинически венозная гиперемия проявляется увеличением органа или участка ткани, цианозом, местным понижением температуры, отеком, повышением давления в вен-ax и капиллярах застойной области, замедлением кровотока, диапедезом эритроцитов. На завершающем этапе гиперемии возможны маятникообразное движение крови и стаз. Длительное расширение вен приводит к растяжению их стенки, что может сопровождаться гипертрофией мышечной оболочки ее и явлениями флебосклероза и варикозного расширения вен. Продолжительный венозный застой сопровождается значительными изменениями функциональных элементов стенки вены, их атрофией и гибелью. Наряду с этим на участке венозной гиперемии происходит заместительное разрастание соединительной ткани. Классическим примером является цирроз печени при недостаточности функции сердца, вызванный венозным застоем. Особенно тяжелые последствия возникают при одновременном венозном и лимфатическом застое. Основным фактором, обусловливающим местные изменения при венозной гиперемии, является кислородное голодание (гипоксия) ткани. Гипоксия при этом первоначально обусловлена ограничением притока артериальной крови, затем действием на тканевые ферментные системы продуктов нарушения обмена, следствием чего является нарушение утилизации кислорода. Кислородное голодание при венозной гиперемии обусловливает нарушение тканевого обмена, вызывает атрофические и дистрофические изменения и избыточное разрастание соединительной ткани. Наряду с местными изменениями при венозной гиперемии, особенно если она вызвана общими причинами и имеет генерализованный характер, возможен и ряд общих гемодинамических нарушений с весьма тяжелыми последствиями. Чаще всего они возникают при закупорке крупных венозных коллекторов — воротной, нижней полой вены. Скопление крови в указанных сосудистых резервуарах (до 90 % всей крови) сопровождается резким снижением артериального давления, нарушением питания жизненно важных органов (сердце, мозг). Вследствие недостаточности сердца или паралича дыхания возможен смертельный исход.
studfiles.net
побочные эффекты, последствия, проявления, способы
Препараты для улучшения кровообращения
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Периферическое кровообращение – это беспрерывный процесс циркуляции крови в мелких венах и артериях, капиллярах, а также артериолах и венулах. К нарушению циркуляции крови приводят самые различные факторы, среди них: опухоли, травмы, болезни сердца и сосудов, болезни почек, нарушение обмена веществ и т.д.
Признаками нарушенного кровообращения могут быть: боль в ногах, отечность, изменение цвета конечностей, головные боли, проблемы со слухом, нарушение равновесия, онемение конечностей и т.д.
Лечение нарушенного кровообращения
 При нарушенном кровообращении возникают следующие заболевания:
При нарушенном кровообращении возникают следующие заболевания:
- артериальная и венозная гиперемия
- тромбоз
- ишемия
- стаз
- эмболия
- варикоз
- болезнь Рейно
Для лечения нужно точно определить причину и в зависимости от нее назначать медикаментозное лечение. При острых нарушениях может потребоваться хирургическое вмешательство. Кроме того, лечение необходимо сочетать с правильным питанием (употреблять еду с низким содержанием жира и соли), отказаться от вредных привычек (курение и алкоголь) и проходить специальные процедуры для улучшения кровотока (вибротерапия, электромагнитная терапия и т.д.).
Препараты для улучшения кровообращения
Для улучшения кровообращения используются следующие группы препаратов:
1) Препараты, улучшающие микроциркуляцию – данная группа препаратов действует на сосуды микроциркулярного русла. В результате сосуды расширяются, а кровь становится менее вязкой. Как правило, препараты данной группы используют при нарушении кровообращения на фоне различных болезней (сахарный диабет, атеросклероз):
- радомин
- курантил
- пентоксифиллин
- трентал
- вазонит
2) Препараты простагландина E1 – лекарства данной группы оказывают положительное действие на микроциркуляцию и кровоток, а также обладают гипотензивным эффектом:
вазапростан
3) Блокаторы кальциевых каналов, в основном, применяются для улучшения кровообращения головного мозга. Способствуют улучшению микроциркуляции сосудов и ограничивают повреждение мозговой ткани. К ним относятся:
- циннаризин
- логимакс
- нафадил
- нимотоп
- циннасан
- брейнал
- норвакс
- арифон
- кордипин
- форидон
- нифекард
- кордафен
4) Препараты низкомолекулярного декстрана – лекарства данной группы положительно влияют на текучесть крови, за счет привлечения дополнительных объемов крови из межклеточного пространства. К ним относятся:
- реомакродекс
- гемостабил
- реополиглюкин
5) Миотропные спазмолитики – данная группа лекарств расширяет сосуды и расслабляет гладкую мускулатуру. Миотропные спазмолитики показывают высокую эффективность при спазмах сосудов головного мозга:
- спазмол
- галидор
- мидокалм
6) Фитопрепараты – препараты, которые создаются на основе растительного сырья. Фитопрепараты показывают высокую эффективность при болезнях сосудов головного мозга, а также при облитерирующем атеросклерозе и эндартериите. К ним относятся:
- билобил
- танакан
7) Альфа-адреноблокаторы – препараты данной группы способствуют лучшему кровоснабжению периферических тканей. К ним относятся:
- фентоламин
- празозин
- сермион
8) Ганглиоблокаторы – данные препараты улучшают кровообращение в нижних конечностях, а также обладают выраженным гипотензивным эффектом (понижают давление):
- пирилен
- темехин
- димеколин
- пахикарпин
9) Биофлавоноиды – вещества растительного происхождения, которые усиливают ток крови и улучшают состояние сосудов:
- венорутон
- антоксид
10) Стимуляторы допаминовых рецепторов – данная группа лекарств оказывает действие на допаминовые рецепторы, что, в свою очередь, приводит к расширению сосудов. Улучшают кровообращение в нижних конечностях — проноран.
Симптомы и методы лечения венозного застоя
Одна из самых опасных форм нарушения кровообращения этого типа — венозный застой головного мозга. Причиной данной патологии может быть сердечная недостаточность, хронические болезни органов дыхательной системы, сдавливание вен, находящихся вне черепа, патологические изменения артерий, травмы, опухоли различных типов головного мозга и органов, расположенных в области шеи, тромбозы вен и многое другое.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Венозный застой в голове лечение требует незамедлительно, так как при данном нарушении тока крови развивается гипоксия головного мозга и нарушения его работы.
Венозный застой в легких, протекающий в хронической форме, приводит к кровоизлияниям и разрастанию соединительной ткани. Изменяется структура органа — легкие становятся плотными, увеличиваются в размере, приобретают бурый цвет.
Венозный застой в малом тазу может характеризоваться регулярными болевыми ощущениями после физических нагрузок, при воспалительных процессах органов малого таза, в зависимости от фазы менструального цикла. Также признаки венозного застоя в малом тазу — это нарушение менструального цикла, дискомфорт во время и после полового акта, разнообразные гинекологические патологии.
Венозный застой в ногах — одна из самых распространенных форм заболевания. Ее причиной является низкий уровень физической активности. Проявления заболевания — регулярные отеки ног, «затекание» конечностей при продолжительном отсутствии движения, изменение цвета и температуры кожи.
Лечение и диагностика
Не так давно венозный застой считали исключительно возрастным заболеванием, развивающимся на фоне изнашивания и соответствующих изменений сосудов. Но из-за особенностей современного ритма жизни, эта патология не имеет четких возрастных ограничений и все чаще встречается у молодых людей. Страдают нарушением венозного кровообращения и совсем маленькие дети. Некоторые формы заболевания могут развиваться из-за врожденных патологий или родовых травм.
Многие специалисты могут определить локальный венозный застой конечности исключительно по жалобам пациента и внешнему осмотру. Ответ на вопрос, как лечить венозный застой ног, должен дать специалист. Велика вероятность назначения комплексной терапии — медикаментов, физических упражнений и специальной диеты.
Венозный застой головного мозга невозможно диагностировать без специального исследования. Чаще всего применяется флебография или рентген черепа. Эти же методы, а также УЗИ и Доплер-сканирование применяют для постановки диагноза «венозный застой в малом тазу». Оба эти типа застоя требуют медикаментозного лечения, состоящего из приема флеботропных средств, противовоспалительных и специальных витаминных комплексов. Если же щадящее консервативное лечение не приносит результатов, может потребоваться хирургическое вмешательство.
Венозный застой в легких так же требует интенсивного своевременного лечения. Чаще из-за опасности патологии рекомендуется проведение хирургического вмешательства. Помимо этого необходимо выявить причину развития нарушения венозного кровообращения и устранить ее, назначив прием соответствующих лекарственных средств.
Как лечить венозный застой и не допустить развитие заболевания?
Маловероятно, что кто-то задумывается о профилактике этого заболевания до того, как им заболеет. Но при этом намного проще соблюдать несложные правила здорового образа жизни, чем ждать, пока появятся первые признаки венозного застоя. На здоровье вен положительно влияют регулярные умеренные физические нагрузки и активный образ жизни.
При этом следует избегать чрезмерных нагрузок и малой подвижности. Не рекомендуется подолгу сидеть, если же напротив, приходится долго стоять, следует делать перерывы на отдых. Отказ от курения и злоупотребления алкоголем также поможет продлить молодость вен и повысить их эластичность. Следует выпивать достаточное количество очищенной воды ежедневно.
Любые хронические заболевания следует лечить, а после травм проводить правильную реабилитацию и не забывать консультироваться с врачами. Народная медицина предлагает собственные средства и рецепты, помогающие бороться с венозным застоем. Некоторые из них допускается использовать в профилактических целях. Неплохие результаты для улучшения кровообращения ног, например, дает контрастный душ.
krov.lechenie-gipertoniya.ru
Нарушение кровообращения — симптомы, лечение, причины
Деятельность нашего организма напрямую зависит от его системы кровообращения. Нарушение кровообращения – это аномальное состояние, при котором ухудшается снабжение тканей кислородом и необходимыми питательными веществами вследствие изменения свойств и объема крови, находящейся в сосудах. Результатом этого является развитие гипоксии и замедление метаболических процессов, приводящих к возникновению большого числа заболеваний.

Большой и малый круги кровообращения
Сердечная недостаточность, нарушение кровообращения и его расстройство – все эти понятия характеризуют одно и то же состояние, при котором происходят не только изменения в сократительной функции миокарда левого и правого желудочка, но и наблюдаются периферические поражения кровообращения, распространяющиеся на весь организм.
Сердце является центральным органом кровообращения организма. Из левого предсердия артериальная кровь поступает в левый желудочек, затем при сердечных сокращениях кровь, обогащенная кислородом и питательными веществами, выталкивается из желудочка в аорту, движется по артериям, разветвляется на артериолы и оказывается в капиллярах, опутывающих, будто паутина, все органы. Через стенки капилляров происходит питание и газообмен в тканях, кровь доставляет кислород, а получает углекислоту и продукты обмена. Из капилляров венозная кровь через вены переносится в правое предсердие, где заканчивается большой круг кровообращения. В малом круге венозная кровь, попадая в капиллярное русло легких, обогащается кислородом и освобождается от продуктов обмена, затем по легочным венам возвращается в левое предсердие. Если на каком-то этапе движения крови либо в сердечном круге возникает нарушение кровообращения, следствием поражения является возникновение различных заболеваний.
Типы нарушений кровообращения
Система кровообращения условно делится на центральную и периферическую. Аномалии центральной системы вызваны нарушением в работе сердца и крупных кровеносных сосудов. Поражения в периферической системе обусловлены структурными и функциональными нарушениями этих сосудов. Нарушения кровообращения подразделяются на следующие виды: гиперемию, ишемию, кровотечения, тромбоз, эмболию, шок.
Также выделяются хронические и острые нарушения кровообращения. Хронические патологии развиваются в течение длительного срока при постепенном развитии атеросклеротических бляшек на внутренней поверхности артерий, ведущих к их сужению вплоть до полной облитерации. Окклюзионные поражения сосудов нижних конечностей могут быть причиной развития некрозов.
Острые поражения системы кровообращения обычно являются следствием сердечно-сосудистой недостаточности, но также проявляются на фоне поражения центральной нервной системы, эндокринных заболеваний и других патологий. К острым нарушениям кровообращения относятся инсульты и тромбозы мозговых вен.
Причины заболевания
Нарушение кровообращения – это один из симптомов большого числа заболеваний сердечно-сосудистой системы. Условно все причины, вызывающие патологию, можно поделить на пять групп:
- Компрессионные;
- Травматические;
- Вазоспастические;
- Вызванные возникновением опухолей;
- Облитерирующие.
Также причиной аномалии может быть наличие инфекционных заболеваний, нарушений гормонального фона, гипертонии, диабета, почечной недостаточности. Благоприятными факторами для развития нарушений кровообращения являются ожоги, аневризмы, феномен Рейно.
Клиническая картина и симптомы нарушения кровообращения
Клиническая картина заболевания при разных видах его проявления имеет свои особенности, рассмотрим некоторые из симптомов нарушения кровообращения:
- Гиперемия. Расширение сосудов тела при избыточном увеличении наполнения кровью. Проявляется изменением цвета кожных покровов в месте поражения сосуда в результате наполнения кровью, приобретающих розово-красный цвет. Пациент чувствует пульсацию и повышение температуры на участке поражения;
- Кровотечение. Выход крови из сосуда, при разрыве его стенок, может быть наружным и внутренним, артериальное – пульсирующее, ярко-алого цвета, венозное кровотечение имеет темно красный цвет, при капиллярном – наблюдаются точечные кровотечения из мелких сосудов;
- Ишемия. Пониженное снабжение сосудов артериальной кровью проявляется ощущением боли в пораженном органе вследствие недостатка поступления кислорода и накапливания продуктов обмена;
- Тромбоз. Нарушение свертывания крови, при котором просвет сосуда перекрывается тромбом, может быть полное либо частичное перекрытие. Следствием является замедление оттока крови от пораженного участка, при этом наблюдаются отечность, синюшность кожных покровов, болезненные ощущения;
- Эмболия. Перекрытие просвета сосуда чужеродными частицами такими, как кусочки жировой ткани, микроорганизмы, пузырьки воздуха. Симптомы те же, что и при тромбозе;
- Шок. Клиническое состояние, вызванное уменьшением кровоснабжения тканей вследствие нарушения ауторегуляции микроциркуляторной системы. Проявляется деструктивными изменениями внутренних органов, при нарушении циркуляции крови может привести к быстрому летальному исходу.
Также часто при периферическом поражении наблюдаются следующие симптомы нарушении кровообращения: боль, покалывание, ощущение зябкости и онемения в конечностях, головокружение, шум в ушах, расстройство памяти, ослабление функции зрения, нарушение сна. Наиболее ярко симптомы выражены после физических нагрузок, степень их проявления зависит также от тяжести недуга.

Лечение нарушения кровообращения
Для диагностики заболевания используются анализы крови, обследование методом МРТ, дуплексное сканирование, консультации окулиста и других специалистов. Лечение нарушения кровообращения зависит в первую очередь от определения причины и вида патологии. При расстройствах кровотока, выявленных на начальной стадии развития, назначается адекватное медикаментозное лечение, кроме этого, специалистами рекомендуется выполнение регулярных физических упражнений, способствующих укреплению сердечной мышцы и улучшению кровоснабжения в органах и тканях. Необходимо придерживаться специальной диеты с низким содержанием жиров и соли, важно избавиться от лишнего веса и отказаться от вредных привычек. Выполнение всех рекомендаций вместе с курсом терапии оказывает эффективное воздействие на организм. При остром нарушении кровообращения лечение проводится оперативными методами, позволяющими восстановить проходимость сосудов. Такими методами являются: пластика артерий, шунтирование и протезирование сосудов, эмболэктомия, для улучшения кровообращения конечностей применяются операции непрямой реваскуляризации.
Нарушение кровообращения можно и нужно обязательно лечить, выполняя все назначения специалистов, игнорирование заболевания либо попытки самолечения могут привести к инвалидности.
zdorovi.net
Нарушения кровообращения нижних конечностей: симптомы, лечение
Нарушение кровообращения нижних конечностей – это не самостоятельное заболевание, а признак каких-то существенных сбоев в работе организме. Возникает оно вследствие патологии стенок вен или артерий ног, появляющейся по разным причинам.
По сути, кровообращение ног бывает неправильным из-за перебоев в циркуляции крови по сосудам. Перебои, в свою очередь, появляются из-за каких-то препятствий на пути кровотока. Это может быть суженый просвет сосудов, тромбы, бляшки на стенках вен и т.д.
Подобное нарушение кровообращения – довольно частое явление. Оно наблюдается у четверти женщин и у пятой части мужчин трудоспособного возраста.
Причины
Нарушения кровообращения нижних конечностей бывают артериальными и венозными. Причинами нарушений венозного кровообращения являются в основном варикозное расширение вен и тромбофлебит.
Вены ног делятся на поверхностные и глубокие. Они не обладают возможностью сокращаться, так как у них нет мышечной стенки. При этом крови из нижних конечностей нужно с силой подниматься вверх, так как ее внизу ее удерживает земное притяжение.
Этому способствует мышечная система ног и давление потока крови из артерий. Когда мышцы сжимаются, они работают как насосы, выталкивают кровь из нижних вен и посылают ее в верхние. В спокойном, расслабленном состоянии мышц движение кровотока вверх осуществляется за счет давления крови из артерий. Она поднимается благодаря клапанам, которые расположены в соединительных венах.
Если вены по каким-то причинам стали менее эластичными, клапанный аппарат атрофируется и возникает варикоз. Он и является признаком нарушения венозного кровообращения. Варикоз в большинстве случаев является наследственным заболеванием.
Тромбофлебит тоже передается по наследству, но иногда является осложнением варикоза. Он представляет собой воспаление стенок вен от присутствия в них тромбов. Когда тромбы частично закрывают просветы в венах ног, они мешают нормальному процессу кровотока в них. В результате формируется нарушение венозного кровообращения нижних конечностей.
Что касается артериального нарушения кровообращения ног, его причинами обычно бывают:
- атеросклероз сосудов ног;
- эндартериит;
- диабетическая ангиопатия.
При атеросклерозе в артериях ног откладывается формирующий жировые бляшки холестерин. В результате этого просвет артерий сужается и мешает нормальному протоку крови через них.
Эндартериит является системным воспалительным заболеванием, этиология которого пока неясна. Он поражает мелкие артерии стоп и голеней, уменьшая их просветы и препятствуя нормальному артериальному кровотоку. Эндартериит наблюдается в основном у мужчин в возрасте до 50 лет.
Диабетическая ангиопатия – это одно из тяжелых осложнений сахарного диабета. Повышенный уровень глюкозы приводит к повреждению стенок сосудов ног. Стенки быстро утолщаются, мешают протоку крови и вызывают нарушение кровообращения.
Возможные причины:
- Сахарный диабет
- Наследственность;
- Гиподинамия;
- Эндокринные заболевания;
- Патологии нервной системы;
- Большие нагрузки на ноги;
- Ожирение;
- Гипертония;
- Нарушение липидного обмена;
- Сердечная недостаточность;
- Алкоголизм;
- Табакокурение.
Симптомы
Симптомы перебоев в круге кровообращения нижних конечностей зависят от длительности таких перебоев. Сначала в большинстве случаев появляется небольшой дискомфорт, боль же беспокоит мало и возникает только после существенных физических нагрузок. Затем болезненные ощущения появляются уже при сравнительно небольших нагрузках на ноги.
Признаки нарушения кровообращения варьируются в зависимости от причины. К примеру, при варикозе сначала появляются небольшие отеки на ногах, и долгое время может не присутствовать никаких других симптомов. А при диабетической ангиопатии они дают о себе знать довольно быстро, вызывая сильную боль и язвенно-некротические изменения в тканях ног.
Общие же явления, свидетельствующие о перебоях кровообращения в ногах, выглядят так:
- Боль в ногах;
- Отеки;
- Судорожные подергивания;
- Повышенная утомляемость ног;
- Нарушение теплообмена ног;
- Появление синих сосудистых звездочек и сеточек на ногах.
Боль в обеих ногах может появляться не сразу, изначально возникая при длительных пеших переходах. Сначала зачастую болит то одна, то другая нога, в результате чего возникает перемежающаяся хромота. Затем она обычно нарастает, возникает уже тогда, когда человек проходит всего сто–двести метров и нередко переходит с ноги на ногу.
Изменение нормального процесса кровообращения в ногах грозит серьезными осложнениями вплоть до гангрены ног и последующей их ампутации. Кроме того, подобные нарушения являются сигналом об ухудшении состояния здоровья, обусловленного каким-то заболеванием. Это значит, что при первых признаках сбоев в кровообращении ног нужно обратиться к врачу.
Лечение
Лечение выбирается в соответствии с источником этого нарушения. Специалисты проводят необходимые исследования, выявляют причину патологии, а затем уже выбирают метод комплексной терапии.
При лечении нарушения кровообращения нижних конечностей обычно назначаются повышающие тонус сосудов и снижающие ломкость капилляров препараты, гомеопатические и флеботропные средства, ангиопротекторы, венотоники, БАД, лимфотоники, препараты, способствующие улучшению циркуляции крови.
В качестве дополнительной терапии используются нестероидные противовоспалительные средства, антикоагулянты, корректирующие метаболический обмен препараты, гирудотерапия.
dolgojit.net
